Navegação por tópicos
Publicidade
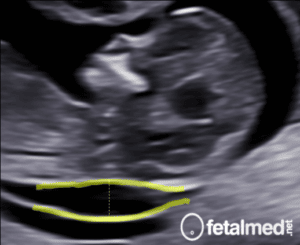
A placenta prévia é uma complicação obstétrica onde a placenta está inserida numa região próxima ou recobrindo o orifício cervical. O diagnóstico de placenta prévia geralmente é realizado após a 27a semana de gestação pois antes deste período o útero ainda é pequeno e a placenta poderá recobrir toda a parede uterina, do fundo até a região mais próxima do colo.
Excepcionalmente o diagnóstico poderá ser feito mais precocemente quando a placenta recobrir todo o orifício cervical. Existem diversas classificações para placenta prévia, de um modo geral podemos ter placentas que recobrem todo o orifício cervical (placenta prévia total), parcialmente (placenta prévia marginal) ou que apenas estão próximas a ele (placenta baixa). A incidência de placenta prévia é de cerca de 0,5% de todas as gestações.
Como é feito o diagnóstico?
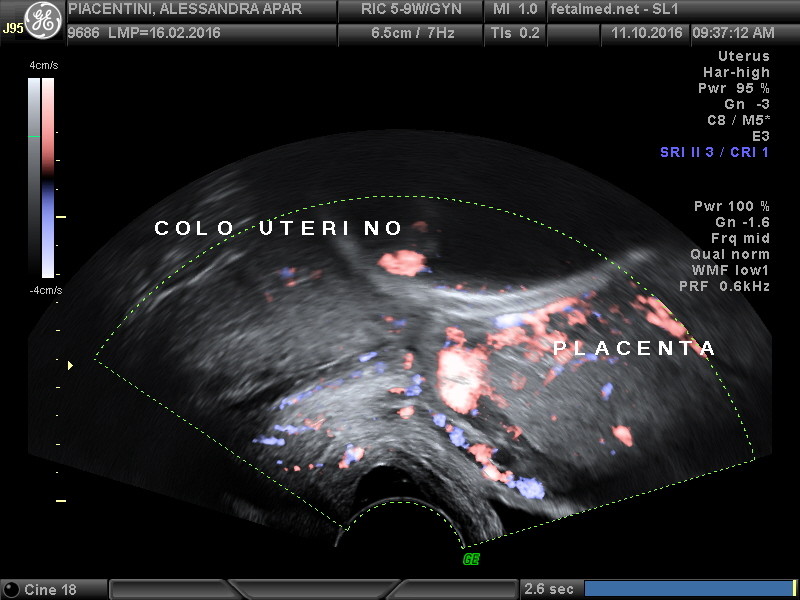
Deve-se suspeitar de placenta prévia em toda paciente que tem sangramentos intermitentes e indolores na segunda metade da gestação (após 20 semanas de gravidez). O exame para confirmar o diagnóstico é a ultrassonografia TRANSVAGINAL (e não abdominal, como geralmente é realizada durante o exame obstétrico). O exame deve ser realizado pela via transvaginal pois o colo uterino é difícil de ser avaliado pela via abdominal na segunda metade da gestação e algumas placentas, em especial as que se inserem na parede uterina posterior, são mais difíceis de serem vistas.
A questão da idade gestacional é de extrema importância no diagnóstico da placenta prévia pois com 16 semanas até 50% das placentas estão inseridas muito próximas ao colo. No terceiro trimestre ocorre o crescimento do útero, em especial numa região chamada de segmento uterino, o que faz com que a placenta “migre”, afastando-se do colo uterino.
Além disso a realização do exame transvaginal é muito importante para verificar a presença de outros problemas que podem estar associados como a vasa prévia.
Quais são os fatores de risco conhecidos?
Os principais fatores de risco conhecidos para placenta prévia são: história de placenta prévia em gestação anterior, cesárea ou aborto. O fumo ou uso de cocaína também são considerados como fatores de risco. A placenta prévia por si é um fator de risco para o acretismo placentário.
Qual o tratamento para a placenta prévia?
Não existe tratamento específico para a placenta prévia. Recomenda-se, em casos de sangramento, repouso e abstinência sexual para evitar novos sangramentos. A grande maioria tem boa evolução e não necessita maiores intervenções. Alguns casos onde o sangramento é mais volumoso será necessário reposição sanguínea ou antecipação do parto. Nos casos onde a placenta prévia é total indica-se a cesárea para preservar o bem estar fetal. É importante lembrar que em pacientes com Rh negativo é importante tomar imuniglobulina anti-Rh (vacina contra incompatibilidade sanguínea) toda vez que ocorrer um sangramento e o feto potencialmente puder ser Rh positivo.
Quais complicações podem acontecer?
Em geral a evolução das placentas prévias não tem grandes complicações e o tratamento visa apenas tentar evitar novos episódios de sangramento. Entretanto, quando ocorrem complicações elas podem envolver o feto, causando crescimento intra-uterino restrito devido à perfusão placentária reduzida ou a mãe em decorrência de hemorragia volumosa e da associação comum com o acretismo placentário.
Links Relacionados
Publicidade